- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Dernière modifié 2025-11-02 20:14.
Arachnoïdite
Le contenu de l'article:
- Causes et facteurs de risque
- Formes de la maladie
- Symptômes
- Diagnostique
- Traitement
- Complications et conséquences possibles
- Prévoir
- La prévention
L'arachnoïdite est une inflammation séreuse (non purulente) de la membrane arachnoïdienne de la moelle épinière ou du cerveau.
La membrane arachnoïdienne est une fine doublure de tissu conjonctif située entre la pie-mère externe dure et interne. Entre l'arachnoïde et les membranes molles, l'espace sous-arachnoïdien (sous-arachnoïdien) contient du liquide céphalo-rachidien, qui maintient la constance de l'environnement interne du cerveau, le protège des blessures et assure le déroulement physiologique des processus métaboliques.
Avec l'arachnoïdite, la membrane arachnoïdienne s'épaissit, perd sa transparence, acquiert une couleur gris blanchâtre. Des adhérences et des kystes se forment entre celle-ci et la membrane molle, perturbant le mouvement du liquide céphalo-rachidien dans l'espace sous-arachnoïdien. La restriction de la circulation du liquide céphalo-rachidien entraîne une augmentation de la pression intracrânienne, un déplacement et un élargissement des ventricules du cerveau.

Arachnoïdite - inflammation séreuse de la membrane arachnoïdienne du cerveau ou de la moelle épinière
La membrane arachnoïdienne n'a pas ses propres vaisseaux sanguins, par conséquent, son inflammation isolée est formellement impossible; le processus inflammatoire est une conséquence de la transition de la pathologie des membranes voisines. À cet égard, la légalité de l'utilisation du terme «arachnoïdite» en médecine pratique a récemment été remise en question: certains auteurs suggèrent de considérer l'arachnoïdite comme un type de méningite séreuse.
Synonyme: leptoméningite, méningopathie adhésive.
Causes et facteurs de risque
L'arachnoïdite fait référence aux maladies polyétiologiques, c'est-à-dire qu'elle peut apparaître sous l'influence de divers facteurs.
Le rôle principal dans le développement de l'arachnoïdite est attribué aux réactions auto-immunes (autoallergiques) en relation avec les cellules de la pie-mère, du plexus choroïde et des tissus tapissant les ventricules du cerveau, survenant indépendamment ou à la suite de processus inflammatoires.
Le plus souvent, l'arachnoïdite se développe à la suite des maladies suivantes:
- infections aiguës (grippe, rougeole, scarlatine, etc.);
- rhumatisme;
- amygdalite (inflammation des amygdales);
- inflammation des sinus paranasaux (sinusite, sinusite frontale, ethmoïdite);
- inflammation de l'oreille moyenne;
- inflammation des tissus ou des membranes du cerveau (méningite, encéphalite).
Facteurs de risque:
- traumatisme passé (arachnoïdite post-traumatique);
- intoxication chronique (alcool, sels de métaux lourds);
- exposition aux risques professionnels;
- processus inflammatoires chroniques des organes ORL;
- travail physique pénible dans des conditions climatiques défavorables.
La maladie se développe généralement à un jeune âge (jusqu'à 40 ans), plus souvent chez les enfants et les personnes exposées à des facteurs de risque. Les hommes tombent malades 2 fois plus souvent que les femmes. Il n'est pas possible de trouver la cause de la maladie chez 10 à 15% des patients.
Formes de la maladie
Selon le facteur causal, l'arachnoïdite est:
- vrai (auto-immun);
- résiduel (secondaire), résultant d'une complication de maladies passées.
Pour l'implication du système nerveux central:
- cérébral (cerveau impliqué);
- spinal (moelle épinière impliquée).
Selon la localisation prédominante du processus inflammatoire dans le cerveau:
- convexitale (sur la surface convexe des hémisphères cérébraux);
- basilaire ou basale (optico-chiasmique ou interpédonculaire);
- fosse crânienne postérieure (angle cerveletopontin ou cisterna magna).
Par la nature du flux:
- subaiguë;
- chronique.
En termes de prévalence, l'arachnoïdite peut être diffuse et limitée.
Par caractéristiques pathomorphologiques:
- adhésif;
- cystique;
- adhésif kystique.
Symptômes
L'arachnoïdite se déroule, en règle générale, de manière subaiguë, avec une transition vers une forme chronique.
Les manifestations de la maladie sont formées à partir de symptômes cérébraux et locaux généraux, présentés dans divers rapports, en fonction de la localisation du processus inflammatoire.
Au cœur du développement des symptômes cérébraux se trouvent les phénomènes d'hypertension intracrânienne et d'inflammation de la membrane interne des ventricules du cerveau:
- un mal de tête éclatant, plus souvent le matin, une douleur lors du déplacement des globes oculaires, un effort physique, une toux, peuvent être accompagnés d'épisodes de nausée;
- épisodes de vertiges;
- bruit, bourdonnement dans les oreilles;
- intolérance à l'exposition à des stimuli excessifs (lumière vive, sons forts);
- météosensibilité.

Avec l'arachnoïdite, de graves maux de tête éclatants surviennent le matin
L'arachnoïdite est caractérisée par des crises liquorodynamiques (troubles aigus de la circulation du liquide céphalo-rachidien), qui se manifestent par une augmentation des symptômes cérébraux. En fonction de la fréquence, les crises sont distinguées comme rares (1 fois par mois ou moins), à fréquence moyenne (2 à 4 fois par mois), fréquentes (hebdomadaires, parfois plusieurs fois par semaine). La gravité des crises de LCR varie de légère à sévère.
Les manifestations locales de l'arachnoïdite sont spécifiques d'une localisation spécifique du processus pathologique.
Symptômes focaux de l'inflammation convexitale:
- tremblement et tension dans les membres;
- changement de démarche;
- limitation de la mobilité dans un membre individuel ou la moitié du corps;
- diminution de la sensibilité;
- crises épileptiques et jacksoniennes.
Symptômes locaux de l'arachnoïdite basilaire (le plus courant est l'arachnoïdite optico-chiasmique):
- l'apparition d'images étrangères devant les yeux;
- diminution progressive de l'acuité visuelle (plus souvent bilatérale, pouvant durer jusqu'à six mois);
- perte concentrique (moins souvent bitemporelle) des champs visuels;
- scotomes centraux unilatéraux ou bilatéraux.
Symptômes locaux de lésions de l'arachnoïde dans la fosse postérieure:
- instabilité et instabilité de la démarche;
- l'incapacité de produire des mouvements synchrones combinés;
- perte de la capacité d'effectuer rapidement des mouvements opposés (flexion et extension, virage vers l'intérieur et vers l'extérieur);
- instabilité de la position de Romberg;
- tremblement des globes oculaires;
- violation du test du doigt;
- parésie des nerfs crâniens (plus souvent - abducens, facial, auditif et glossopharyngien).

L'instabilité et l'instabilité de la démarche se produisent avec une arachnoïdite de la fosse crânienne postérieure
En plus des symptômes spécifiques de la maladie, les manifestations du syndrome asthénique atteignent une sévérité significative:
- faiblesse générale non motivée;
- violation du régime «sommeil - éveil» (somnolence pendant la journée et insomnie la nuit);
- troubles de la mémoire, diminution de la concentration;
- diminution des performances;
- fatigue accrue;
- labilité émotionnelle.
Diagnostique
L'inflammation de la membrane arachnoïdienne du cerveau est diagnostiquée en comparant le tableau clinique de la maladie et les données d'études supplémentaires:
- radiographie ordinaire du crâne (signes d'hypertension intracrânienne);
- électroencéphalographie (changement des paramètres bioélectriques);
- études du liquide céphalo-rachidien (nombre modérément augmenté de lymphocytes, parfois une légère dissociation protéine-cellule, fuite de liquide sous pression accrue);
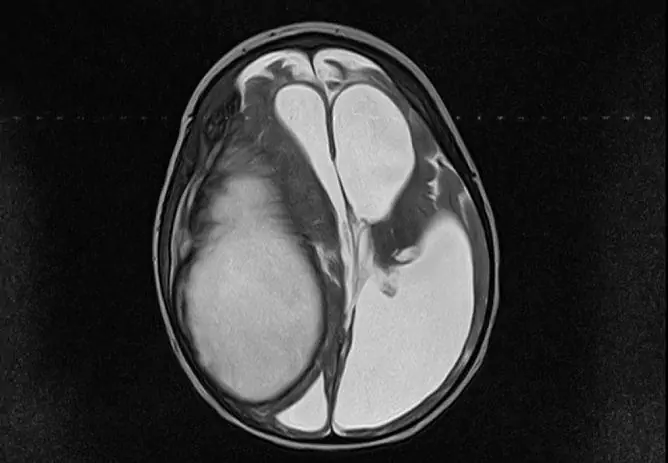
- tomographie (informatique ou imagerie par résonance magnétique) du cerveau (expansion de l'espace sous-arachnoïdien, ventricules et citernes du cerveau, parfois kystes dans l'espace intrathécal, processus adhésifs et atrophiques en l'absence de modifications focales de la substance cérébrale).

Pour diagnostiquer l'arachnoïdite, une radiographie du crâne, une tomodensitométrie, une IRM sont effectuées
Traitement
Le traitement complexe de l'arachnoïdite comprend:
- agents antibactériens pour éliminer la source d'infection (otite moyenne, amygdalite, sinusite, etc.);
- désensibilisant et antihistaminiques;
- agents résorbables;
- médicaments nootropes;
- métabolites;
- médicaments qui réduisent la pression intracrânienne (diurétiques);
- anticonvulsivants (si nécessaire);
- thérapie symptomatique (selon les indications).
Complications et conséquences possibles
L'arachnoïdite peut avoir les formidables complications suivantes:
- hydrocéphalie persistante;
- détérioration progressive de la vision, jusqu'à une perte complète;
- crises d'épilepsie;
- paralysie, parésie;
- troubles cérébelleux.
Prévoir
Le pronostic de la vie est généralement bon.
Le pronostic de l'activité professionnelle est défavorable avec une crise progressive, des crises d'épilepsie et une déficience visuelle progressive. Les patients sont reconnus comme invalides des groupes I - III, en fonction de la gravité de la maladie.
Les patients atteints d'arachnoïdite sont contre-indiqués pour travailler dans des conditions météorologiques défavorables, dans des pièces bruyantes, en contact avec des substances toxiques et dans des conditions de pression atmosphérique modifiée, ainsi que pour les travaux associés à des vibrations constantes et à des changements de position de la tête.
La prévention
À des fins de prévention, vous avez besoin:
- assainissement en temps opportun des foyers d'infection chronique (dents carieuses, sinusite chronique, amygdalite, etc.);
- traitement de suivi complet des maladies infectieuses et inflammatoires;
- contrôle de l'état fonctionnel des structures cérébrales après une lésion cérébrale traumatique.
Vidéo YouTube liée à l'article:

Olesya Smolnyakova Thérapie, pharmacologie clinique et pharmacothérapie À propos de l'auteur
Formation: supérieur, 2004 (GOU VPO "Koursk State Medical University"), spécialité "Médecine générale", diplôme "Docteur". 2008-2012 - Etudiant de troisième cycle du Département de Pharmacologie Clinique, KSMU, Candidat en Sciences Médicales (2013, spécialité "Pharmacologie, Pharmacologie Clinique"). 2014-2015 - recyclage professionnel, spécialité "Management dans l'éducation", FSBEI HPE "KSU".
Les informations sont généralisées et fournies à titre informatif uniquement. Au premier signe de maladie, consultez votre médecin. L'automédication est dangereuse pour la santé!