- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:57.
- Dernière modifié 2025-11-02 20:14.
Pneumonie du côté gauche: causes, symptômes, traitement
Le contenu de l'article:
-
Comment la maladie survient
Différences entre la pneumonie droite et gauche
-
Comment se manifeste la pneumonie
-
Les principaux symptômes
- Syndrome typique
- Syndrome atypique
- Signes de la maladie en fonction de l'agent pathogène
-
- Diagnostique
-
Traitement de la pneumonie du côté gauche
- Thérapie antibiotique
- Thérapies supplémentaires
- Vidéo
La pneumonie du côté gauche est beaucoup moins fréquente que l'inflammation du côté droit. Cette forme de la maladie est plus difficile à traiter et est considérée comme beaucoup plus dangereuse. Environ 5% des cas de pneumonie communautaire sont mortels, l'inflammation du poumon gauche représentant la majorité.

Le développement de la pneumonie du côté gauche est moins fréquent que celui du côté droit
La symptomatologie de la pathologie chez l'adulte et l'enfant est déterminée par le volume de la lésion, le pathogène, l'état général du patient. Les symptômes de la maladie peuvent être prononcés ou pratiquement absents. Le diagnostic est établi par un pneumologue.
Comment la maladie survient
Les poumons sont un organe apparié spongieux, mou et conique. Ils fournissent la respiration, entraînant l'échange d'oxygène et de dioxyde de carbone.
Trois lobes forment le poumon droit et deux lobes à gauche. Les actions sont divisées en structures plus petites - segments.
Le processus inflammatoire se produit dans la plupart des cas uniquement dans le poumon droit ou dans le poumon gauche. Dans ce cas, la défaite peut:
- occuper un petit foyer (forme focale);
- localiser uniquement dans un ou plusieurs segments (forme segmentaire et polysegmentale);
- propagation à un lobe (lobe inférieur et forme de lobe supérieur);
- s'appliquent à tous les partages (formulaire de partage).
Lorsque tout le poumon est impliqué dans l'inflammation, on parle de pneumonie totale.
L'inflammation du côté droit affecte le plus souvent les segments II, VI, X, si le processus s'est développé à gauche - segments VI, VIII, IX, X.
Différences entre la pneumonie droite et gauche
La pneumonie du poumon gauche est moins fréquente que celle de droite, qui est associée aux particularités de la structure anatomique de l'arbre bronchique gauche.

Les poumons sont composés de lobes divisés en segments
La bronche gauche est plus étroite que la droite et donc moins bien drainée. En raison de la circulation sanguine plus faible, les médicaments n'atteignent pas complètement la zone enflammée, ce qui complique le traitement et, par conséquent, la maladie est retardée, entraînant souvent le développement de complications.
Les agents pathogènes les plus courants de la pathologie - pneumocoques, staphylocoques et Haemophilus influenzae - provoquent généralement le développement d'une pneumonie du côté droit, car, en raison de la structure anatomique, ils y pénètrent plus facilement et plus rapidement.
Par conséquent, le plus souvent, l'inflammation du poumon gauche est associée à des agents pathogènes atypiques et se produit également dans un contexte d'immunité affaiblie.
Comment se manifeste la pneumonie
Les principaux symptômes
Le tableau clinique de la maladie est déterminé par la quantité de lésions du tissu pulmonaire, la gravité de l'évolution de la maladie, la virulence de l'agent pathogène, l'âge du patient, la résistance du micro-organisme, la présence de maladies concomitantes et d'autres facteurs.
Les manifestations de la pneumonie communautaire primaire (développée en dehors des murs d'un hôpital) sont classiquement divisées en deux syndromes.
Syndrome typique
La pathologie est caractérisée par un début aigu de fièvre avec une forte augmentation de la température corporelle, une toux avec des expectorations purulentes, dans certains cas le développement de douleurs thoraciques, des signes de compactage du tissu pulmonaire.

Streptococcus pneumoniae est caractérisé par le développement d'un syndrome de pneumonie typique
Ces signes sont les plus typiques de Streptococcus pneumoniae, mais peuvent également être observés en présence d'agents pathogènes tels que Haemophilus influenzae, microflore mixte aérobie et anaérobie de la cavité buccale.
Syndrome atypique
La maladie se développe progressivement, avec une prédominance de symptômes extrapulmonaires (sous forme de maux de tête et de douleurs musculaires, de faiblesse, de troubles du système digestif). La radiographie montre des signes minimes d'examen physique.

Si l'agent causal de la maladie est Legionella pneumophila, la maladie se développe généralement progressivement
Habituellement, ce cours est typique de Mycoplasma pneumoniae, Legionella pneumophila, Klebsiella pneumoniae, anaérobies oraux, Chlamydia psittaci, Francisella tularensis, Histoplasma capsulatum.
Signes de la maladie en fonction de l'agent pathogène
Caractéristiques de l'évolution de la pneumonie, en fonction de l'agent pathogène:
| Agent causal | Caractéristiques cliniques |
| Mycoplasme | Les complications de la maladie peuvent être un érythème polymorphe, une anémie hémolytique, une inflammation bulleuse de la membrane tympanique, une encéphalite et une myélite transverse. |
| Legionella pneumophila | La maladie est souvent accompagnée de symptômes tels qu'une altération de la conscience, un dysfonctionnement rénal et hépatique, une hyponatrémie sévère |
| Chlamydia | La pneumonie peut être accompagnée d'enrouement, de maux de gorge; la respiration sifflante est un symptôme assez courant |
| Staphylococcus aureus (avec transmission hématogène de l'infection) | Les principales manifestations de la pneumonie ne peuvent être que de la fièvre et un essoufflement, initialement la réponse inflammatoire est limitée à l'interstitium pulmonaire. D'autres symptômes caractéristiques - crachats de mucosités et signes de durcissement des tissus pulmonaires - ne surviennent qu'après avoir atteint une infection bronchique |
| Nocardia | La maladie est souvent compliquée par des lésions métastatiques du système nerveux central et de la peau |
La pneumonie virale est généralement associée à des agents pathogènes tels que:
- virus de la grippe: dans la plupart des cas lors d'une épidémie hivernale;
- virus de la rougeole ou de la varicelle: en combinaison avec une éruption cutanée caractéristique;
- virus respiratoire syncytial: généralement chez les personnes immunodéprimées et chez les enfants;
- cytomégalovirus: chez les patients infectés par le VIH ou lors d'un traitement immunosuppresseur associé à une transplantation d'organe.
La pneumonie virale primaire se caractérise par des manifestations atypiques, notamment des frissons, une toux sèche et improductive, de la fièvre et des symptômes principalement extrapulmonaires. En raison d'une fonction de barrière respiratoire altérée, la rougeole, la grippe et la varicelle prédisposent au développement d'une pneumonie bactérienne secondaire.
Le développement d'une infection bactérienne secondaire peut survenir après une infection virale sans interruption ou après plusieurs jours, au cours desquels il y a une diminution des symptômes.
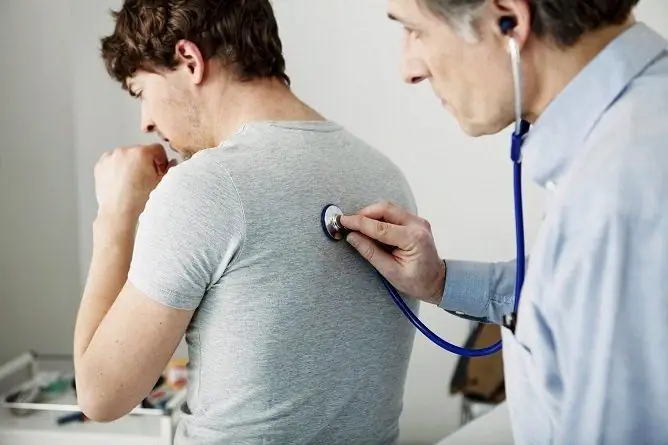
Diagnostique
Avec la localisation gauche du processus inflammatoire, le médecin, à l'examen, note le retard de la moitié gauche de la poitrine dans la respiration, le raccourcissement du son de percussion sur la zone touchée du poumon. Lors de l'auscultation sur le poumon gauche, de fins râles bouillonnants et crépits se font entendre.

L'auscultation est d'une grande valeur diagnostique
La principale méthode de diagnostic est l'examen aux rayons X. Sur le radiogramme, en fonction de la localisation du processus, des foyers d'infiltration sont visibles dans le lobe supérieur ou inférieur.
S'il y a des indications, une tomodensitométrie multispirale et une bronchoscopie peuvent être en outre prescrites.
L'identification de l'agent pathogène est effectuée par un examen bactériologique des expectorations.
Traitement de la pneumonie du côté gauche
Le traitement de la pneumonie gauche nécessite une approche intégrée. Les principaux objectifs de la thérapie:
- destruction de l'agent causal de la maladie;
- amélioration de la fonction de drainage des bronches;
- restauration de la résistance pulmonaire et générale.
Thérapie antibiotique
Le traitement est basé sur l'utilisation de médicaments antibactériens. Pour minimiser le risque de complications, une antibiothérapie doit être débutée le plus tôt possible. Le choix du médicament, ainsi que la détermination du nombre de fois par jour et de la dose à prendre, sont effectués par le médecin.
Dans le traitement de la pneumonie légère à modérée sans maladies concomitantes, les médicaments de choix sont les aminopénicillines et les macrolides modernes. En présence de maladies concomitantes, les bêta-lactamines (céphalosporines de génération II - III, amoxiclav) sont prescrites en association avec des macrolides de nouvelle génération.
Ils effectuent également une monothérapie avec des fluoroquinolones respiratoires de générations III-IV, qui comprennent la moxifloxacine et la lévofloxacine. Le traitement peut être effectué à domicile sous surveillance médicale. Lorsque la condition s'améliore, il est impossible de modifier indépendamment le schéma thérapeutique, en particulier cela s'applique au traitement des enfants, y compris des nourrissons, et des personnes âgées.

L'hospitalisation est indiquée en cas de risque élevé de complications
Dans une évolution sévère de la maladie, ainsi que chez les patients atteints de pneumonie modérée, avec des facteurs de risque aggravants, une hospitalisation est nécessaire. Dans de tels cas, des antibiotiques à large spectre sont administrés par voie parentérale (intraveineuse ou intramusculaire). Les médicaments de première intention comprennent les aminopénicillines protégées ou les macrolides modernes.
En cas d'efficacité insuffisante, des agents alternatifs sont prescrits: céphalosporines des générations II et III en association avec des macrolides modernes, fluoroquinolones respiratoires des générations III-IV.
Thérapies supplémentaires
En plus de l'antibiothérapie, des médicaments mucolytiques sont utilisés, dont l'action vise à éclaircir les expectorations et à stimuler l'activité des cils de l'épithélium cilié. Dans certains cas, les bronchodilatateurs sont indiqués.
Pour réduire la gravité de l'intoxication et éliminer les toxines du corps, des solutions salines, une solution de glucose à 5% et de l'albumine sont introduites. Afin d'augmenter la réactivité générale du corps, des médicaments immunocorrecteurs et immunosubstituants sont prescrits.

Afin d'améliorer la fonction de drainage des bronches, des exercices de physiothérapie sont indiqués.
Les méthodes thérapeutiques non médicamenteuses visent à améliorer la fonction de drainage des bronches. Ceux-ci inclus:
- massage;
- boisson chaude alcaline abondante;
- physiothérapie.
Étant donné que le développement de la pneumonie du côté gauche est étroitement associé à une diminution de la réponse immunitaire, une augmentation de la résistance du corps joue un rôle important.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Anna Kozlova Journaliste médicale À propos de l'auteur
Formation: Université médicale d'État de Rostov, spécialité "Médecine générale".
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.