- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Dernière modifié 2025-11-02 20:14.
Hémorroïdes: traitement, réduction, stades
Le contenu de l'article:
- Causes de la formation de nœuds
- Formes cliniques d'hémorroïdes
- Symptômes
- Stades des hémorroïdes
- Traitement des hémorroïdes
- Comment corriger les hémorroïdes tombées
- Vidéo
Les hémorroïdes (hémorroïdes) sont un indicateur important que les hémorroïdes internes progressent et progressent à des stades avancés. Avec les hémorroïdes externes, des nœuds externes se forment immédiatement. Qu'est-ce que c'est, pourquoi sont-ils formés et comment traiter de telles formations?

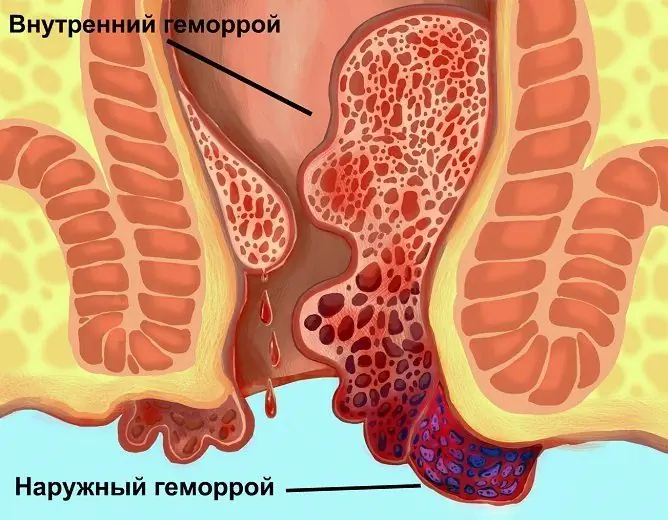
Les hémorroïdes externes se trouvent dans les premiers stades des hémorroïdes, et les hémorroïdes internes ne peuvent être visibles que lorsqu'elles tombent
Les hémorroïdes sont une maladie extrêmement courante qui peut se développer chez une personne de tout âge, sexe et profession. Un des problèmes contribuant au développement et à la progression des hémorroïdes est le diagnostic tardif. En règle générale, les patients n'attachent pas beaucoup d'importance aux symptômes des premiers stades des hémorroïdes, alors que rien ne fait mal, et beaucoup ne trouvent pas le temps ou hésitent à consulter un médecin, même aux stades ultérieurs de la maladie. Pendant ce temps, cela dépend du diagnostic précoce des hémorroïdes, des méthodes et de la durée du traitement, et de la possibilité de se débarrasser des hémorroïdes à la maison, ou les méthodes à domicile ne pourront que réduire temporairement les symptômes.
Causes de la formation de nœuds
En se reliant les unes aux autres, les veines du rectum forment des plexus dans différentes couches des parois intestinales. Dans la partie inférieure du rectum, il existe deux types de veines: ordinaires et caverneuses (dans les parois desquelles se trouvent des vaisseaux sanguins directs reliant les artères aux veines - anastomoses artério-veineuses). Des grappes de veines caverneuses sont localisées dans la couche sous-muqueuse du canal anal et ressemblent à une grappe de raisin. En se remplissant de sang, ces structures épaississent et scellent le canal anal. Avec l'envie de vider les intestins, le muscle circulaire du sphincter se détend, le sang s'écoule des corps caverneux et la défécation devient possible.
Si la stagnation du sang se produit dans la région pelvienne et que son écoulement est perturbé, le tissu vasculaire caverneux subit une hyperplasie. L'écart entre l'afflux de sang artériel vers les corps caverneux et la sortie de sang veineux de ceux-ci entraîne une augmentation des plexus vasculaires et un affaiblissement des parois des vaisseaux, une augmentation du nombre d'anastomoses artério-veineuses et la formation de ganglions à partir des veines hémorroïdales.
Les facteurs indésirables contribuant au développement de la maladie comprennent:
- constipation chronique;
- maladies des organes pelviens (maladies gynécologiques, adénome de la prostate, etc.);
- maladies intestinales (processus inflammatoires, formations tumorales, infections intestinales);
- soulever des poids, activité physique excessive;
- mode de vie sédentaire;
- obésité;
- travail sédentaire ou debout;
- l'abus d'alcool;
- violation du régime (suralimentation ou alimentation irrégulière, alimentation déséquilibrée);
- grossesse et accouchement;
- prédisposition héréditaire.
Formes cliniques d'hémorroïdes
La maladie peut être aiguë et chronique.
Les hémorroïdes chroniques primaires se développent progressivement, elles se caractérisent par une longue période de latence. Cela peut prendre plusieurs années entre le début de la maladie et l'apparition de ses symptômes prononcés. Les symptômes effacés compliquent le diagnostic précoce de la maladie. Dans les derniers stades, un prolapsus fréquent des veines hémorroïdaires et une exacerbation de la maladie sont possibles.
Les hémorroïdes aiguës peuvent apparaître initialement, mais l'exacerbation de la forme chronique est plus fréquente. Elle se caractérise par une douleur intense, des démangeaisons et des brûlures dans la région anale, des saignements lors des selles, en marchant, en toussant ou en éternuant. Il convient de noter que la forme aiguë des hémorroïdes ne peut pas être identifiée au prolapsus des ganglions.
Chacune des formes cliniques de la maladie est subdivisée en hémorroïdes externes, internes et combinées (mixtes), en fonction de la localisation des changements pathologiques dans les vaisseaux caverneux.
Avec les hémorroïdes externes (externes), les cônes hémorroïdaires se trouvent dans la région externe du rectum, autour de l'anus. Une caractéristique des hémorroïdes externes est l'insignifiance des saignements hémorroïdaires. Avec une exacerbation de la maladie, les ganglions gonflent et deviennent enflammés, la peau de l'anus acquiert une teinte violette, une douleur intense, des démangeaisons et des brûlures dans la région anale apparaissent et des taches peuvent survenir.

Les signes d'hémorroïdes sont des démangeaisons, des brûlures dans l'anus, des douleurs lors des selles
Avec les hémorroïdes internes, les nœuds sont situés à l'intérieur de l'anus, sous la muqueuse intestinale.
La forme combinée (mixte) de la maladie est caractérisée par une inflammation des hémorroïdes internes et externes.
Symptômes
Les signes cliniques suivants indiquent une inflammation des hémorroïdes:
- brûlure et démangeaisons dans l'anus;
- œdème périanal;
- douleur qui s'aggrave pendant l'exercice et les selles;
- l'apparition d'un écoulement;
- lourdeur dans la région anale;
- saignements pendant les selles;
- prolapsus des cônes hémorroïdaires de l'anus;
- déplétion et nécrose du tissu rectal.
Les nœuds externes sont souvent trouvés par le patient lors des procédures d'hygiène. Les nœuds internes aux premiers stades de la maladie ne peuvent être vus qu'à l'aide d'un équipement spécial (anoscope, sigmoïdoscope), aux stades ultérieurs - après leur perte.
Stades des hémorroïdes
Au stade initial de la maladie, les nœuds sont petits, ils ne dépassent que dans la lumière du rectum, sans quitter l'anus, la peau autour de l'anus a une couleur naturelle. Avec les hémorroïdes externes, les nœuds effondrés peuvent également ne pas faire attention à eux-mêmes pendant longtemps.
Au fur et à mesure que la maladie progresse, les corps caverneux augmentent, leur paroi s'amincit et perd ses propriétés élastiques. Il est de plus en plus difficile pour la membrane muqueuse atrophique de les maintenir à l'intérieur du canal anal; à la prochaine exacerbation, les ganglions tombent. Dans les cas avancés, la membrane muqueuse tombe avec eux.
L'apparition de ganglions prolapsus indique la progression de la maladie et le début du deuxième stade des hémorroïdes. Dans le même temps, les sensations douloureuses augmentent, les nœuds tombent de temps en temps, généralement avec un effort physique important. Les nœuds sont rétractés indépendamment dans le rectum lors du changement de position du corps.
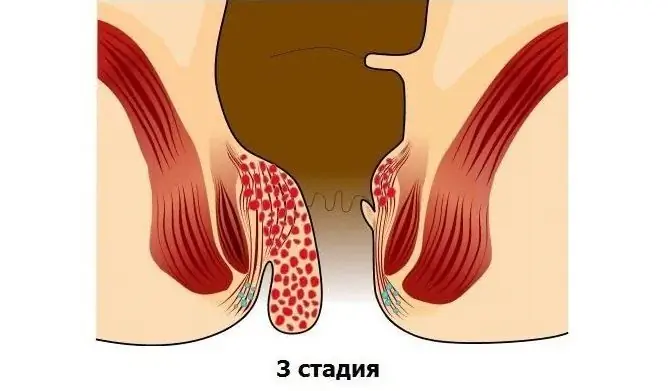
La troisième étape est caractérisée par la perte de nœuds avec un effort physique minimal. Les bosses suspendues à l'anus ne peuvent plus être ajustées seules dans le rectum, mais elles peuvent être soigneusement ajustées avec vos mains. Il y a des douleurs lors des selles, des démangeaisons et des brûlures dans la région anale, un gonflement de l'anus.
Le quatrième stade des hémorroïdes est caractérisé par un prolapsus constant des ganglions, des saignements fréquents, une défécation douloureuse. En raison d'une inflammation constante et d'un traumatisme de la membrane muqueuse, des érosions se forment. Cette condition nécessite une intervention chirurgicale, car elle est lourde de développement de complications, y compris la rupture des hémorroïdes.
L'aspect des différents stades des hémorroïdes peut être vu sur la photo des hémorroïdes.
Traitement des hémorroïdes
Dans les premiers stades, la maladie peut être traitée efficacement avec des méthodes conservatrices. Prescrire, tout d'abord, des préparations topiques qui fournissent rapidement un effet thérapeutique - pommades, crèmes (avec hémorroïdes externes), suppositoires rectaux (avec interne).
Pour normaliser l'écoulement veineux et augmenter le tonus vasculaire, des médicaments veinotoniques vasculaires à action générale (Detralex, Phlebodia, Venarus) sont utilisés, des anti-inflammatoires (ibuprofène, Nise, Nurofen), des thrombolytiques (Aktilize) sont prescrits pour éliminer l'inflammation focale, qui empêchent la formation de caillots sanguins, la douleur arrêter avec des analgésiques (Analgin, Baralgin). Si nécessaire, des médicaments hémostatiques, des antiseptiques, des agents cicatrisants et régénératifs sont prescrits.

Il est possible d'éliminer les hémorroïdes en utilisant des méthodes peu invasives, telles que la photocoagulation ou la ligature au latex.
Pour le traitement des hémorroïdes de stade 2 à 3, la méthode de ligature au latex est utilisée. Son essence réside dans la mise en place d'anneaux spéciaux en latex sur le nœud à l'aide d'un ligateur, à la suite de quoi le nœud est ligaturé, ce qui arrête le flux sanguin.
Dans les derniers stades des hémorroïdes, ils ont recours à l'ablation chirurgicale ou à l'excision des nœuds. Des techniques à la fois radicales et douces, peu invasives peuvent être utilisées. Ces derniers comprennent la thromboectomie, la photocoagulation (laser, coagulation infrarouge) des ganglions.
Est-il possible de traiter les hémorroïdes à la maison? Oui, mais uniquement à condition que le traitement soit prescrit et suivi par un médecin. Le complexe thérapeutique pour les hémorroïdes comprend également le respect des règles diététiques, l'abandon des mauvaises habitudes et la réalisation d'exercices spéciaux.
Comment corriger les hémorroïdes tombées
Comment supprimer un nœud tombé? S'il n'y a pas d'inflammation ni de saignement, la réduction du nœud peut être effectuée à la maison, cependant, il faut comprendre qu'il s'agit d'une mesure temporaire et non d'un remède. Cependant, il est important de le faire de manière opportune et correcte afin de prévenir le développement de la thrombose des cônes hémorroïdaires, de l'inflammation et de la nécrose tissulaire.
Comment corriger un nœud tombé:
- Effectuer une toilette complète de la zone anogénitale.
- Anesthésiez les tissus de la région anale. Vous pouvez utiliser des sprays ou pommades anesthésiques (lidocaïne, proctosan, soulagement). Le moyen le plus simple est de tenir un sac de glaçons contre votre anus pendant quelques minutes.
- Mettez un gant médical ou un doigt en caoutchouc jetable sur la main qui sera réduite.
- Accroupissez-vous, mettez-vous à quatre pattes ou penchez-vous les jambes écartées.
- Écartez la fesse d'une main du côté opposé à la masse enflammée, plongez le majeur de l'autre main dans de la crème pour bébé ou de la vaseline, poussez doucement et lentement le nœud vers l'intérieur, en insérant le doigt derrière lui dans l'anus.
- Tirez doucement votre doigt, serrez les muscles du sphincter avec force, appuyez fermement les fesses l'une contre l'autre.
- Allongez-vous tranquillement pendant 30 minutes, dans un proche avenir, essayez de ne pas forcer, de ne pas tousser, de ne pas comprendre les objets lourds.
Les ganglions perdus peuvent être altérés par un sphincter spasmodique, la circulation sanguine y est altérée, les ganglions gonflent et deviennent enflammés. Le patient développe des douleurs éclatantes atroces et une sensation de corps étranger dans l'anus. En cas d'infraction aiguë d'hémorroïdes, les ganglions enflammés ne doivent pas être ajustés manuellement, vous devez immédiatement consulter un médecin.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Anna Kozlova Journaliste médicale À propos de l'auteur
Formation: Université médicale d'État de Rostov, spécialité "Médecine générale".
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.