- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:57.
- Dernière modifié 2025-11-02 20:14.
Polype fibreux glandulaire de l'endomètre: causes de formation, symptômes, traitement
Le contenu de l'article:
-
Types
Caractéristiques des polypes fibreux glandulaires
- Raisons de l'éducation
- Symptômes
- Diagnostique
-
Traitement
- Premier pas
- Seconde phase
- Troisième étape
- Quatrième étape
- La prévention
- Vidéo
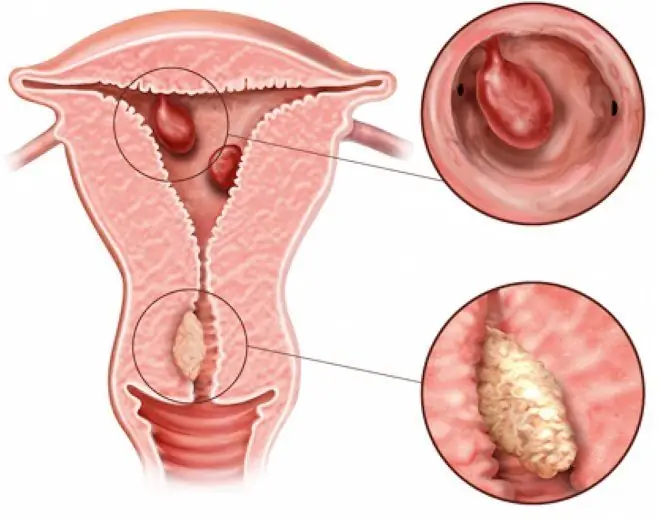
Le polype fibreux glandulaire de l'endomètre est l'un des types de pathologie assez rares. La localisation la plus courante est le fond et les coins utérins.

Polype de l'endomètre - un néoplasme pathologique qui se produit en raison de la prolifération de ses cellules
Le polype de l'endomètre est appelé néoplasme pathologique spécifique, dont la cause est la prolifération des cellules de l'endomètre (la couche interne de l'utérus avec le stroma sous-jacent) à la suite de modifications de l'appareil récepteur de l'endomètre, dans lequel le nombre de récepteurs d'œstrogènes augmente, ou en raison d'une pathologie vasculaire.
Le polype ressemble à une formation ovale ou ronde, souvent située sur une jambe mince, moins souvent sur une base large. Les tailles peuvent varier de quelques millimètres à 1 à 6 centimètres, parfois plus.
Le polype fibreux glandulaire de l'endomètre est constitué de cellules épithéliales du tissu glandulaire et conjonctif. Son danger réside dans une inflammation fréquente, une altération de l'apport sanguin, le développement de l'infertilité, etc., qui conduit à un syndrome douloureux intense, parfois à des conditions potentiellement mortelles.
Types
Les polypes de l'endomètre peuvent être simples ou multiples.

Les polypes fibreux glandulaires sont composés de cellules glandulaires et de cellules du tissu conjonctif
Selon les caractéristiques histologiques, ils sont divisés en types suivants:
- Fibreux: La fibrose est une prolifération de tissu conjonctif, ce qui signifie que les excroissances sont principalement composées de cellules de tissu fibreux ou fibreux.
- Glandulaire fibreux: dans leur composition, il existe des cellules glandulaires et des cellules du tissu conjonctif en proportions égales.
- Adénomateuse: le type de pathologie rare et le plus dangereux. Les excroissances sont formées principalement à partir de tissus glandulaires; plus tard, sous l'influence d'un certain nombre de facteurs, elles peuvent dégénérer en tumeurs malignes. Ils proviennent de la couche basale et peuvent acquérir une forme glandulo-kystique. Il est rare sous sa forme pure, plus souvent - en tant que tumeurs avec adénomatose focale.
Selon le type, ces formations peuvent réagir aux changements hormonaux cycliques, avec eux les mêmes changements fonctionnels peuvent se produire comme avec la membrane muqueuse interne du corps utérin.
Caractéristiques des polypes fibreux glandulaires
Habituellement, ce type est caractérisé par un cours bénin. La localisation la plus courante est le fond de l'utérus.

Le polype fibreux glandulaire de l'endomètre est le plus souvent localisé au fond de l'utérus
Le polype se compose de deux parties: le corps et les jambes. En attachant la jambe au bas du corps de l'utérus, il se développe dans sa cavité. Atteindre une grande taille, bloque parfois partiellement ou complètement le canal cervical.
Cette caractéristique conduit à l'incapacité de devenir enceinte, et si la fécondation réussit toujours, une fausse couche se produit souvent dans les premiers stades.
Raisons de l'éducation
Il existe deux variantes cliniques des processus hyperplasiques de l'endomètre:
| Type de processus | Fréquence d'occurrence | La description |
| Dépendant des œstrogènes | 60 à 70% des cas | Cette espèce est caractérisée par des dysfonctionnements métaboliques prononcés, une production accrue d'œstrogènes ou un nombre accru de récepteurs pour ceux-ci dans la paroi interne de l'utérus. |
| Non hormonal (autonome) | 30 à 50% des cas | Dans ce cas, aucune perturbation du système endocrinien n'est observée et la croissance se forme dans le contexte de phénomènes atrophiques de la couche muqueuse de l'utérus (plus typique de la période postménopausique) |
On pense que les facteurs suivants peuvent provoquer l'apparition d'une croissance excessive des cellules de la muqueuse utérine:
- hyperestrogénie: une condition dans laquelle la production d'oestrogène augmente avec une diminution de la biosynthèse de la progestérone (états dyshormonaux)
- une augmentation du nombre de récepteurs d'œstrogènes dans la muqueuse utérine;
- dysfonctionnement surrénalien: certaines des hormones sexuelles sont synthétisées et produites par l'une des couches du cortex surrénalien. Par conséquent, un dysfonctionnement des glandes surrénales peut également entraîner des déséquilibres hormonaux;
- maladies inflammatoires de l'utérus et des appendices.
Les fausses couches, des antécédents d'avortement, de tabagisme, d'alcoolisme, de stress psycho-émotionnel peuvent augmenter le risque de pathologies de l'endomètre.
Symptômes
Habituellement, la maladie reste asymptomatique pendant une longue période.
Au fur et à mesure que la progression progresse, les plaintes suivantes peuvent survenir:
- saignement intermenstruel (saignement du tractus génital, qui ne survient pas les jours de menstruation, mais par exemple, au milieu du cycle menstruel ou d'autres jours);
- dyspareunie (sensations douloureuses pendant les rapports sexuels);
- écoulement sanglant qui se produit après un rapport sexuel;
- flux menstruel abondant (ménorragie), que la patiente n'a pas noté auparavant. On peut parler de ménorragie lorsqu'une femme change souvent de produits d'hygiène en raison de son trempage complet avec du sang menstruel. Cela peut conduire à une anémie;
- spotting après l'effort ou à la suite d'un stress pendant la ménopause;
- écoulement blanc muqueux abondant.
Un autre symptôme courant est l'infertilité.
Si le polype est situé près de la partie isthmique de la trompe de Fallope (dans la paroi du coin de l'utérus), il peut bloquer la lumière, ce qui empêche les spermatozoïdes de se déplacer dans l'utérus, ce qui empêche la fécondation de l'ovule. En outre, une masse croissante peut interférer avec la fixation d'un ovule fécondé à la paroi de l'utérus.
Diagnostique
Étant donné qu'un polype peut exister pendant une longue période sans se manifester d'aucune manière (asymptomatique), il est recommandé de mener des études de dépistage visant à la détection précoce et au traitement rapide des processus hyperplasiques de l'endomètre.

Pour confirmer le diagnostic, les examens nécessaires sont effectués
Les symptômes caractéristiques et l'anamnèse aident à suspecter un polype en croissance.
Différentes méthodes sont utilisées pour confirmer le diagnostic:
| Méthode | La description |
| Examen échographique (échographie) des organes pelviens | Permet de visualiser un néoplasme ou de révéler un écart entre l'épaisseur de l'endomètre et le cycle menstruel ou un écart avec les périodes ménopausique, pré et post-ménopausique |
| Méthode de recherche endoscopique (hystéroscopie) | La méthode consiste en l'introduction dans la cavité utérine d'un hystéroscope - un instrument optique spécial avec lequel vous pouvez visualiser l'endomètre avec ses zones hypertrophiées |
| Diagnostics cytologiques et histologiques | Permet d'étudier la composition cellulaire d'un fragment du tissu prélevé, de déterminer le type de néoplasme, sa bonne qualité |
Un prélèvement de tissu pour un examen cytologique et histologique peut être réalisé au cours de l'hystéroscopie avec biopsie ciblée de la zone hypertrophiée. En outre, la clôture est possible lors de l'opération de curetage à diagnostic fractionné des parois de la cavité utérine et du canal cervical.
Le grattage est généralement effectué à la veille de la période prévue ou dans les premiers jours de son apparition.
Souvent, l'apparition d'une hyperplasie de la membrane muqueuse de l'utérus et, par conséquent, de polypes, se produit dans le contexte de tumeurs ovariennes hormono-actives, en particulier chez les femmes ménopausées. Cela signifie qu'en plus de ces femmes, il est nécessaire d'examiner en détail les ovaires et les hormones.
Traitement
La thérapie se déroule en plusieurs étapes visant à atteindre les objectifs suivants:
- Arrêtez de saigner (le cas échéant).
- Restauration de la fonction reproductrice chez les femmes en âge de procréer. Normalisation de la structure endométriale chez les patients en âge de procréer, pendant la ménopause et la postménopause.
- Thérapie anti-rechute.
Premier pas
Il consiste en l'ablation complète de l'endomètre avec le polype par curetage diagnostique fractionné. Le matériel retiré est soumis à un diagnostic morphologique minutieux afin de déterminer les tactiques supplémentaires de prise en charge du patient.
Seconde phase
Cette période consiste en un traitement après élimination du polype fibreux glandulaire de l'endomètre. La thérapie hormonale est illustrée, qui vise à supprimer la prolifération (réduction de la prolifération) de la paroi interne de l'utérus.
A cet effet, des gestagènes (progestérone) et des agonistes de l'hormone de libération des gonadotrophines sont utilisés. La durée de cette étape doit être d'au moins 6 mois.
Troisième étape
Le cycle menstruel est normalisé avec la nomination de doses minimales de contraceptifs oraux combinés (COC, contraceptifs).
Les COC ne sont pas prescrits pendant la périménopause.
Quatrième étape
Une observation au dispensaire pendant cinq ans après une hormonothérapie efficace est montrée.
La prévention
Les examens gynécologiques de dépistage sont une partie importante de la détection précoce et du traitement rapide de divers processus pathologiques. Pour le dépistage des modifications hypertrophiques de l'utérus, une méthode de recherche non invasive est utilisée - l'échographie des organes pelviens à l'aide d'un capteur transvaginal.

Afin d'identifier et de traiter en temps opportun la pathologie, il est important de procéder régulièrement à une échographie des organes pelviens
En outre, une étude de dépistage importante est la livraison régulière (une fois par an) de frottis pour les études cytologiques et bactérioscopiques. La collecte des frottis doit être effectuée par un obstétricien-gynécologue.
Les polypes de l'endomètre présentent un danger non seulement par la possibilité de malignité (ce qui est extrêmement rare), mais également par un syndrome anémique, l'infertilité et même des conditions septiques. Le dépistage, le traitement rapide et complet minimisent les risques de ces complications.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Anna Kozlova Journaliste médicale À propos de l'auteur
Formation: Université médicale d'État de Rostov, spécialité "Médecine générale".
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.