- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Dernière modifié 2025-11-02 20:14.
Stades de l'infarctus du myocarde: aigu, subaigu, cicatriciel
Le contenu de l'article:
-
Stades de l'infarctus du myocarde
- Le premier stade, ou stade le plus aigu, ou stade de l'ischémie
- Deuxièmement, stade aigu de l'infarctus du myocarde
- Le troisième stade subaigu de l'infarctus du myocarde
- Étape 4 - cicatricielle
- Le mécanisme de développement d'une crise cardiaque
- Symptômes
- Diagnostic d'une crise cardiaque
- Traitement à différents stades d'une crise cardiaque
- Vidéo
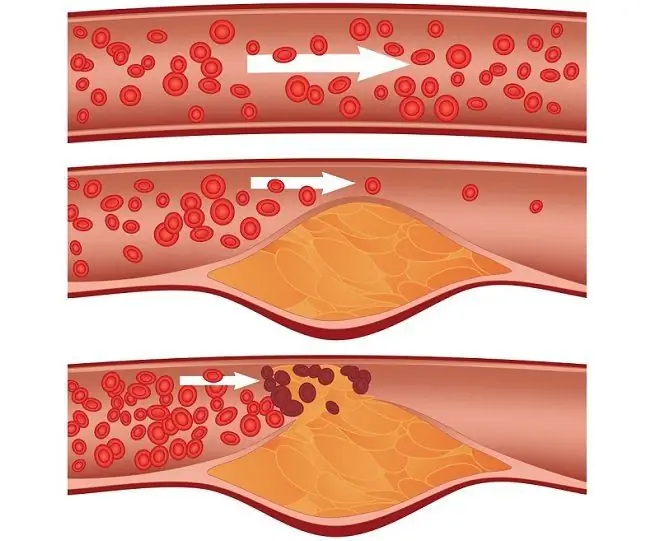
Les stades de l'infarctus du myocarde, malgré le développement rapide du processus, sont importants à déterminer pour les premiers soins, le traitement et la prévention des complications retardées. L'infarctus du myocarde est une violation aiguë de la circulation du muscle cardiaque, ce qui entraîne ses dommages. Lorsqu'un vaisseau qui alimente une certaine zone du cœur s'obstrue, s'effondre ou se rétrécit à la suite d'un spasme, le muscle cardiaque subit un manque aigu d'oxygène (et le cœur est l'organe humain le plus consommateur d'énergie), à la suite de quoi les tissus de cette zone meurent - une nécrose se forme.

Il est important que des soins médicaux soient fournis aux premiers stades de l'infarctus du myocarde
Stades de l'infarctus du myocarde
Les dommages se développent séquentiellement, en plusieurs étapes. Étant donné que le système immunitaire agit indirectement sur les tissus par l'intermédiaire de transmetteurs biologiques, les médecins ont un certain temps pour aider à éviter la mort des cellules myocardiques, ou au moins minimiser les dommages.
Le premier stade, ou stade le plus aigu, ou stade de l'ischémie
Il s'agit d'une période très courte mais très favorable pour les premiers secours. Sa durée est en moyenne de 5 heures à compter du début de la crise, mais il est assez difficile de déterminer clairement le moment de transition de l'angine de poitrine vers une crise cardiaque, et le temps de compensation est individuel, par conséquent, des fluctuations dans une plage assez large sont possibles. L'anatomie pathologique du premier stade consiste en la formation d'une zone primaire de nécrose due à un trouble circulatoire aigu, et ce foyer continuera à se développer par la suite. Déjà à ce stade, les premières manifestations cliniques apparaissent - douleur thoracique aiguë, faiblesse, tremblements, tachycardie. Malheureusement, très souvent, les patients ne peuvent pas définir cette condition comme une crise cardiaque, n'y attacher aucune importance, essayer de l'ignorer et souffrir de complications dangereuses.
Deuxièmement, stade aigu de l'infarctus du myocarde
Cette étape est caractérisée par l'expansion de la zone de nécrose au point que la perte de cette zone du muscle cardiaque entraîne une insuffisance cardiaque, un trouble circulatoire systémique. Cela peut prendre jusqu'à 14 jours. Si des soins médicaux adéquats sont fournis, cette étape peut également être compensée, pour arrêter la destruction des tissus. Le nombre de cellules qui meurent pendant la phase aiguë influencera l'apparition et la nature des complications retardées. C'est pendant cette période que le choc cardiogénique et le syndrome de reperfusion peuvent se développer - deux complications précoces dangereuses. Un choc cardiogénique se produit lorsque le débit cardiaque diminue et que la résistance vasculaire périphérique empêche le sang de pomper efficacement. Le syndrome de reperfusion se développe avec une utilisation excessive de fibrinolytiques - puis, après une longue ischémie, les cellules retournent brusquement au travail et sont endommagées par les radicaux oxydés.
Le troisième stade subaigu de l'infarctus du myocarde
Il s'agit d'un moment décisif dans l'évolution de la maladie. Elle dure de deux semaines à un mois, moment auquel les cellules en nécrobiose (frontière entre la vie et la mort) ont encore une chance de retourner au travail si les conditions sont favorables à la guérison. Cette période est caractérisée par une réponse immunitaire à l'inflammation aseptique. C'est à partir de ce moment que peut se développer le syndrome de Dressler, une maladie auto-immune caractérisée par des lésions du myocarde par les cellules immunitaires. Si le résultat est positif, la zone nécrotique est absorbée par les macrophages et les produits de désintégration sont métabolisés. Le défaut qui en résulte commence à remplir le tissu conjonctif, formant une cicatrice.
Étape 4 - cicatricielle
La durée du stade final de l'infarctus est de plus de deux mois. Dans cette phase, le tissu conjonctif remplace complètement la zone détruite. Cependant, comme ce tissu n'est que le «ciment» du corps, il n'est pas en mesure de reprendre les fonctions du muscle cardiaque. En conséquence, la force d'éjection s'affaiblit, des perturbations du rythme et de la conduction sont observées. À haute pression, le tissu cicatriciel s'étire, le cœur se dilate, la paroi cardiaque s'amincit et peut éclater. Cependant, une thérapie de soutien adéquate empêche que cela se produise, et l'absence d'agents nocifs donne aux patients à ce stade l'espoir d'un résultat favorable.
Parfois, les phases abandonnent ou se succèdent de sorte qu'il est impossible de séparer une étape particulière d'une crise cardiaque. Pour savoir à quelle étape se déroule, puis ajuster le traitement, des diagnostics instrumentaux le permettront.
Le mécanisme de développement d'une crise cardiaque
L'infarctus du myocarde est l'une des maladies du système cardiovasculaire les plus courantes et en même temps les plus dangereuses. Elle se caractérise par une mortalité élevée, dont la plupart survient dans les premières heures d'une crise de manque d'oxygène (ischémie) du muscle cardiaque. Les changements nécrotiques sont irréversibles, mais surviennent en quelques heures.

Le stress est l'un des déclencheurs de l'infarctus du myocarde
De nombreux facteurs affectent le système cardiovasculaire, augmentant le risque de crise cardiaque. C'est le tabagisme, une alimentation déséquilibrée avec beaucoup de gras trans et de glucides, l'inactivité physique, le diabète sucré, un mode de vie malsain, le travail de nuit, l'exposition au stress et bien d'autres. Il n'y a que quelques raisons qui conduisent directement à l'ischémie - un spasme des vaisseaux coronaires alimentant le cœur (insuffisance vasculaire aiguë), leur blocage par une plaque athéroscléreuse ou un thrombus, une augmentation critique des besoins nutritionnels du myocarde (par exemple, lors d'efforts physiques intenses, de stress), endommagement de la paroi du vaisseau avec sa rupture ultérieure.
Le cœur est capable de compenser l'ischémie pendant un certain temps en raison des nutriments accumulés à l'intérieur des cardiomyocytes (cellules du muscle cardiaque), mais les réserves sont épuisées après quelques minutes, après quoi les cellules meurent. La zone de nécrose ne peut pas prendre une part fonctionnelle dans le travail de l'organe musculaire, une inflammation aseptique se développe autour d'elle et la réponse immunitaire systémique aux dommages se joint. Si l'assistance n'est pas fournie au bon moment, la zone de crise cardiaque continuera à s'étendre.
Symptômes
Les symptômes de la maladie varient, mais plusieurs signes indiquent une forte probabilité de crise cardiaque. Tout d'abord, il s'agit de douleurs cardiaques, qui irradient vers la main, les doigts, la mâchoire, entre les omoplates.
Le critère diagnostique est une violation du travail contractile, conducteur et rythmique du cœur en raison de dommages au système conducteur - le patient ressent de forts tremblements du cœur, son arrêt (interruptions de travail), des battements irréguliers à différents intervalles. Des effets systémiques sont également observés - transpiration, étourdissements, faiblesse, tremblements. Si la maladie progresse rapidement, un essoufflement est ajouté en raison d'une insuffisance cardiaque. Des manifestations mentales d'une crise cardiaque peuvent être observées - peur de la mort, anxiété, troubles du sommeil, méfiance et autres.
Parfois, les symptômes classiques ne sont pas prononcés et parfois des signes atypiques apparaissent. Ensuite, ils parlent de formes atypiques d'infarctus du myocarde:
- abdominal - dans ses manifestations, il ressemble à une péritonite avec syndrome abdominal aigu (douleur intense dans la région épigastrique, sensation de brûlure, nausée);
- cérébral - se présente sous la forme d'étourdissements, de troubles de la conscience, de développement de signes neurologiques;
- périphérique - la douleur est éloignée de la source et est localisée au bout des doigts, du cou, du bassin, des jambes;
- forme indolore ou oligosymptomatique - survient généralement chez les patients atteints de diabète sucré.
Anatomiquement, on distingue plusieurs types de crises cardiaques, dont chacune endommage différentes membranes du cœur. L'infarctus transmural affecte toutes les couches - une grande zone de dommages se forme, la fonction cardiaque en souffre dans une large mesure. Malheureusement, cette espèce représente également la plupart de tous les cas d'infarctus du myocarde.
L'infarctus intra-muros a une localisation limitée et une évolution plus favorable. La zone endommagée est située dans l'épaisseur de la paroi cardiaque, mais n'atteint pas l'épicarde extérieur et l'endocarde intérieur. Avec l'infarctus sous-endocardique, la lésion est localisée immédiatement sous la coquille interne du cœur et avec l'infarctus sous-épicardique - sous la coque externe.
En fonction de l'étendue de la lésion et des caractéristiques du processus nécrotique, on distingue également les infarctus à grande focale et à petite focale. La grande focale présente des signes caractéristiques sur l'électrocardiogramme, à savoir une onde Q pathologique. Par conséquent, une grande focale s'appelle un infarctus Q et une petite focale est un infarctus non Q. La taille de la zone endommagée dépend du calibre de l'artère qui est sortie de la circulation. Si le flux sanguin dans la grande artère coronaire est bloqué, un infarctus à grande focale se produit et si la branche terminale est une petite focale. Un petit infarctus focal peut presque ne pas se manifester cliniquement. Dans ce cas, les patients le transfèrent sur leurs jambes et la cicatrice après altération est découverte tout à fait par accident. Cependant, la fonction cardiaque en souffre considérablement dans ce cas.
Diagnostic d'une crise cardiaque
La méthode la plus importante pour diagnostiquer une crise cardiaque est un ECG (électrocardiogramme), qui est facilement disponible et peut être effectué dans une ambulance pour identifier le type et l'emplacement des dommages. En modifiant l'activité électrique du cœur, on peut juger de tous les paramètres d'une crise cardiaque - de la taille du foyer à la durée.

Les petites lésions focales du muscle cardiaque sont appelées infarctus non Q
La première étape est caractérisée par une élévation (élévation) du segment ST, ce qui indique une ischémie sévère. Le segment monte tellement qu'il fusionne avec l'onde T, une augmentation dans laquelle indique des dommages myocardiques.
Dans le deuxième stade aigu de l'infarctus du myocarde, une onde Q profonde pathologique apparaît, qui peut se transformer en un R à peine perceptible (elle a diminué en raison d'une détérioration de la conduction dans les ventricules du cœur), ou elle peut sauter et aller directement à ST. C'est par la profondeur du Q pathologique que l'on distingue l'infarctus Q et l'infarctus non Q.
Dans les deux étapes suivantes, un T profond apparaît puis disparaît - sa normalisation, ainsi que le retour d'un ST élevé à l'isoline, indique une fibrose, le remplacement de la lésion par du tissu conjonctif. Toutes les modifications de l'ECG sont progressivement nivelées, seul R gagnera encore longtemps le potentiel nécessaire, mais dans la plupart des cas, il ne revient jamais à son indicateur de pré-infarctus - la contractilité du muscle cardiaque est difficile à rétablir après une ischémie aiguë.
Un indicateur de diagnostic important est un test sanguin, général et biochimique. L'analyse générale (clinique) vous permet de voir les changements caractéristiques d'une réponse inflammatoire systémique - une augmentation du nombre de leucocytes, une augmentation de l'ESR. L'analyse biochimique mesure le niveau d'enzymes spécifiques au tissu cardiaque. Les indicateurs caractéristiques d'une crise cardiaque comprennent une augmentation du taux de CPK (créatine phosphokinase) de la fraction MV, LDH (lactate déshydrogénase) 1 et 5, une modification du taux de transaminases.
L'échocardiographie est l'examen décisif pour clarifier les changements d'hémodynamique du cœur après une blessure. Il vous permet de visualiser le flux sanguin, la nécrose ou la fibrose.

L'échographie du cœur, ou échocardiographie, permet d'étudier en détail le flux sanguin coronaire et la zone touchée
Traitement à différents stades d'une crise cardiaque
Dans les premiers stades, le traitement vise à réduire les dommages subis par le muscle cardiaque. Pour cela, des médicaments sont introduits pour dissoudre le thrombus et empêcher l'agrégation, c'est-à-dire le collage, des plaquettes. On utilise également des médicaments qui augmentent l'endurance du myocarde dans des conditions d'hypoxie et des vasodilatateurs pour augmenter la lumière des artères coronaires. Le syndrome douloureux est arrêté par des analgésiques narcotiques.
Dans les derniers stades, il est nécessaire de contrôler la diurèse du patient; en outre, des vasoprotecteurs et divers types de stabilisateurs de membrane sont utilisés. L'insuffisance cardiaque est dans une certaine mesure compensée par des médicaments cardiotoniques.
À l'avenir, une rééducation cardiaque et une thérapie de soutien sont effectuées.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Nikita Gaidukov À propos de l'auteur
Formation: étudiant de 4e année de la Faculté de médecine n ° 1, spécialisé en médecine générale, Université nationale de médecine de Vinnitsa. N. I. Pirogov.
Expérience professionnelle: Infirmière du service de cardiologie de l'hôpital régional de Tyachiv n ° 1, généticienne / biologiste moléculaire au laboratoire de réaction en chaîne de la polymérase du VNMU du nom N. I. Pirogov.
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.