Polype glandulaire endométrial: causes de formation, traitement, complications
Le contenu de l'article:
-
Qu'est-ce qu'un polype de l'endomètre
- Membranes utérines
- Comment se forme l'accumulation
- Types de polypes
- Caractéristiques du polype glandulaire
-
Les raisons du développement de la pathologie
- Forme fonctionnelle
- Forme basale
- Symptômes
-
Diagnostique
- Méthodes de recherche en laboratoire
- Méthodes de recherche instrumentale
-
Thérapie
Traitement du polype glandulaire de l'endomètre après le retrait
- Complications
- Vidéo
Le polype glandulaire de l'endomètre est l'un des types de pathologie les plus courants, avec la forme glandulaire-fibreuse. Ce type de néoplasme est typique des femmes en âge de procréer et représente en moyenne 30 à 40% de tous les cas.
Attention! Photo de contenu choquant.
Cliquez sur le lien pour voir.
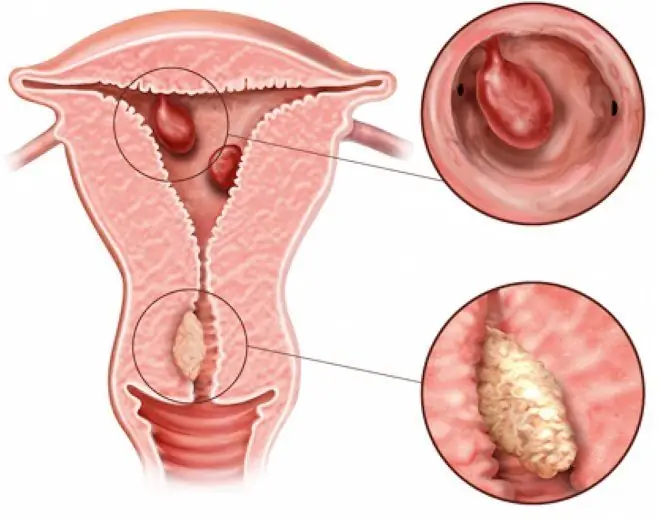
Le polype de l'endomètre est une pathologie courante chez les femmes en période de reproduction et de climatère et est un type d'hyperplasie de l'endomètre kystique ou atypique glandulaire. Il a l'apparence d'une formation imposante (croissance) et peut être constitué de cellules adénomateuses (glandulaires) et de cellules du tissu conjonctif.
Cliniquement, un néoplasme est capable de rester inaperçu pendant une longue période, sans provoquer de symptômes. Cela pose un grand danger, car il existe des cas de malignité - la dégénérescence d'un polype bénin en une forme maligne.
Qu'est-ce qu'un polype de l'endomètre
Membranes utérines
L'endomètre est l'une des trois muqueuses de l'utérus. La membrane externe est appelée périmétrie (ou membrane séreuse). La membrane moyenne, la plus grande de l'utérus - le myomètre, se compose de cellules musculaires lisses (myocytes).

La muqueuse de l'utérus se compose de trois couches
La muqueuse interne est l'endomètre. Il est représenté par deux couches de cellules: basale et fonctionnelle. Les cellules de la couche basale ont un petit nombre de récepteurs pour les substances hormonales, grâce auxquelles elles ne sont pratiquement pas soumises aux influences hormonales. La couche basale est la base de la couche fonctionnelle sus-jacente.
La couche la plus superficielle est fonctionnelle, dont les cellules sont les plus sensibles à tout changement hormonal dans le corps de la femme. Il est rejeté avec le sang menstruel pendant la menstruation, et une fois terminé, il est complètement restauré en utilisant la couche basale.
Comment se forme l'accumulation
Le polype est formé uniquement à partir de la membrane muqueuse de l'utérus - l'endomètre, à la suite de processus hyperplasiques. En raison de la croissance intensive, l'endomètre augmente en hauteur, formant un néoplasme nodulaire, composé d'une jambe et d'un corps.
Au fur et à mesure que la croissance progresse, les vaisseaux commencent à se développer, fournissant un apport sanguin. Ainsi, sa taille peut aller de quelques millimètres à 5-6 centimètres ou plus.
Types de polypes
Étant donné que l'endomètre contient plusieurs types de cellules, un néoplasme se forme avec une prédominance de l'une d'entre elles. Attribuer des polypes:
- adénomateuse (glandulaire): croissance avec une prédominance de cellules glandulaires;
- fibreux: la formation est formée par les cellules du tissu conjonctif;
- glandulaire fibreux: la composition comprend à la fois des cellules du tissu conjonctif et des cellules glandulaires.
Caractéristiques du polype glandulaire
Le polype glandulaire de l'endomètre est davantage représenté par les cellules glandulaires, dans une moindre mesure par les cellules stromales.
Selon la couche à partir de laquelle il a été formé, il existe deux types:
| Type de polype | La description |
| Basal (vrai) | Il est formé à partir de la couche endométriale du même nom. Contrairement au deuxième type, il est pratiquement immunisé contre les hormones sexuelles et ne change pas sa structure |
| Fonctionnel (pseudopolype) |
Il est formé de la couche fonctionnelle la plus superficielle, qui doit être rejetée pendant la menstruation. Cependant, si la zone de l'endomètre non séparé pour une raison quelconque reste, une croissance se forme dessus |
Une croissance fonctionnelle est très sensible à tout changement hormonal, de sorte que sa forme et sa structure peuvent changer avec un endomètre sain tout au long du cycle menstruel.
Par type histologique, les pseudopolypes sont divisés en types suivants:
- proliférative;
- hyperplasique;
- sécréteur.
Les néoplasmes glandulaires sont extrêmement rares et sont considérés comme les plus dangereux, car ils sont sujets à une transformation maligne, en particulier chez les femmes ménopausées, dans le contexte de troubles neuroendocriniens et métaboliques.
Le nombre de polypes dans l'utérus peut également indiquer indirectement le risque de transformation. Ainsi, les néoplasmes uniques rarement malins (1-2%), multiples - plus souvent (20%), diffus (familiaux) malins très souvent (80-100%).
Les raisons du développement de la pathologie
Les raisons de la formation d'un polype fonctionnel et basal sont quelque peu différentes.

Le développement d'un polype endométrial fonctionnel et basal a différentes raisons.
Forme fonctionnelle
Étant donné que la couche fonctionnelle est la plus sensible aux changements hormonaux, les formations de type fonctionnel augmentent dans le contexte des troubles hormonaux, à savoir avec l'hyperestrogénie.
Les troubles hormonaux peuvent être causés par:
- stress fréquent;
- obésité, hypertension;
- diabète sucré, maladie thyroïdienne et autres pathologies neuroendocriniennes;
- l'hyperestrogénie, qui est survenue dans le contexte d'un traitement inadéquat avec des médicaments contenant des œstrogènes;
- traumatisme et inflammation de la muqueuse utérine (endométrite);
- certaines autres maladies gynécologiques.
Forme basale
La couche basale n'est pratiquement pas soumise aux influences hormonales, par conséquent, les états dyshormonaux ne jouent pas un rôle clé dans le développement d'un polype endométrial basal.
Une cause fréquente d'occurrence est le traumatisme de cette couche et certaines autres pathologies:
- Avortement;
- curetage diagnostique fractionné;
- présence à long terme du dispositif intra-utérin dans la cavité utérine, son installation incorrecte;
- biopsie des parois internes de l'utérus sans stérilisation de haute qualité de l'instrumentation, sa conduite inexacte;
- maladies du système immunitaire: allergies, pathologies auto-immunes, touchant notamment la paroi vasculaire, états d'immunodéficience;
- processus inflammatoires dans l'utérus causés par des infections sexuellement transmissibles et certains autres agents pathogènes;
- anamnèse obstétricale compliquée (fausses couches, interruption de grossesse, travail compliqué).
Symptômes
L'apparition de la formation de néoplasmes passe presque toujours inaperçue, car pendant cette période, la femme n'observe aucun symptôme et les méthodes de recherche par ultrasons ne peuvent pas le visualiser.

L'un des symptômes de la pathologie est une douleur tiraillante dans le bas de l'abdomen
Atteignant une certaine taille, un polype peut provoquer les symptômes suivants:
- douleur intense avant et pendant la menstruation;
- l'apparition d'un écoulement sanglant bien avant le début des règles (saignement intermenstruel). Une femme peut détecter des taches sur ses sous-vêtements à n'importe quel jour du cycle menstruel: au début, au milieu ou juste avant la menstruation elle-même;
- menstruation retardée suivie d'un flux menstruel abondant;
- tiraillement dans le bas de l'abdomen;
- dyspareunie (douleur pendant les rapports sexuels);
- spotting après les rapports sexuels, l'exercice, le stress;
- absence de cycle menstruel régulier.
Chez les femmes ménopausées, un écoulement sanglant du tractus génital peut être observé. À cet âge, c'est un signe redoutable, qui indique souvent des processus oncologiques dans le domaine gynécologique.
Diagnostique
Si au moins l'un des symptômes apparaît, vous devez immédiatement contacter votre gynécologue. Sur la base des plaintes, de l'anamnèse, des résultats d'un examen gynécologique bimanuel et d'un examen dans des miroirs, le médecin pourra suspecter cette pathologie.
Méthodes de recherche en laboratoire
Pour poser un diagnostic, le médecin prescrit une étude du fond hormonal: détermination de la quantité d'œstrogène, de progestérone, d'hormone folliculo-stimulante, d'hormone lutéinisante, d'hormones thyroïdiennes, de glandes surrénales et autres. Le matériel est pris à différents jours du cycle.
De plus, une étude des marqueurs tumoraux peut être réalisée, en particulier chez les femmes ménopausées et ménopausées.
Méthodes de recherche instrumentale
Les méthodes de recherche instrumentale sont obligatoires, elles vous permettent de visualiser le néoplasme, d'effectuer une biopsie avec un examen plus approfondi du tissu pour la bénignité ou la malignité.

La pathologie est souvent détectée lors de l'échographie
Les types d'études instrumentales suivants sont utilisés:
- examen échographique des organes pelviens (échographie). La méthode vous permet d'évaluer l'état de l'endomètre, la présence de processus hyperplasiques et de néoplasmes;
- examen endoscopique à l'aide d'un hystéroscope (hystéroscopie). Un hystéroscope est un dispositif optique spécial qui est inséré dans la cavité utérine et permet un examen détaillé de sa membrane muqueuse.
Au cours de l'hystéroscopie, il est possible de réaliser une biopsie ciblée du néoplasme pour son examen cytologique et histologique ultérieur.
Une autre option est le curetage diagnostique fractionné. Des fragments de tissu isolés au cours de la procédure sont également envoyés au laboratoire pour évaluation de la composition cellulaire et tissulaire.
Thérapie
Le plus souvent, un polype glandulaire est traité chirurgicalement.
Pendant l'opération, le gynécologue insère un hystéroscope dans la cavité utérine, après que l'excroissance est visualisée sur le terrain dans le contexte d'un endomètre pathologiquement inchangé, elle est ciblée mécaniquement ou en utilisant une ablation laser, une électrocoagulation, etc.

L'élimination du polype est généralement effectuée pendant l'hystéroscopie
Si au stade du diagnostic, un curetage diagnostique fractionné a été effectué et que le polype s'est avéré fonctionnel, une intervention chirurgicale supplémentaire n'est pas nécessaire.
Traitement du polype glandulaire de l'endomètre après le retrait
C'est une étape importante de la thérapie. Afin de restaurer les niveaux hormonaux, les éléments suivants sont utilisés:
- gestagènes (médicaments contenant de la progestérone): Micronor, Levonorgestrel, Duphaston, Utrozhestan;
- médicaments gestagène-œstrogène ou contraceptifs oraux combinés: Yarina, Zhanin, Diane-35.

Pour le traitement, des médicaments contenant de la progestérone sont prescrits, en particulier l'Utrozhestan
Le schéma et la durée du traitement sont déterminés par le gynécologue individuellement pour chaque patient.
Si les résultats de l'examen cytologique du matériel prélevé lors de la biopsie témoignent d'une tumeur maligne et qu'il y a des signes d'un processus oncologique, le traitement diffère de l'habituel et doit être effectué par un oncologue-gynécologue.
Complications
Un polype glandulaire opportun et correctement non traité peut entraîner les complications suivantes:
- infertilité, fausse couche, décollement placentaire, hypoxie fœtale pendant la grossesse;
- métrorragie (saignement utérin) avec développement d'une anémie;
- apparition d'une infection ou altération de l'apport sanguin avec le développement d'une nécrose;
- malignité, transformation adénomateuse.
Pour la détection précoce des processus hyperplasiques de l'endomètre et d'autres pathologies de la sphère gynécologique, il est nécessaire de consulter régulièrement un gynécologue (au moins une fois par an), d'essayer d'éliminer les facteurs de risque et de traiter les maladies gynécologiques en temps opportun.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Anna Kozlova Journaliste médicale À propos de l'auteur
Formation: Université médicale d'État de Rostov, spécialité "Médecine générale".
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.