- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Dernière modifié 2025-11-02 20:14.
Verrues génitales
Le contenu de l'article:
- Les raisons
-
Les symptômes des verrues anogénitales chez les femmes et les hommes
- Verrues génitales
- Condylomes Buschke - Levenshtein
- Complications possibles
-
Diagnostique
Diagnostic différentiel
- Que faire
- La prévention
- Vidéo
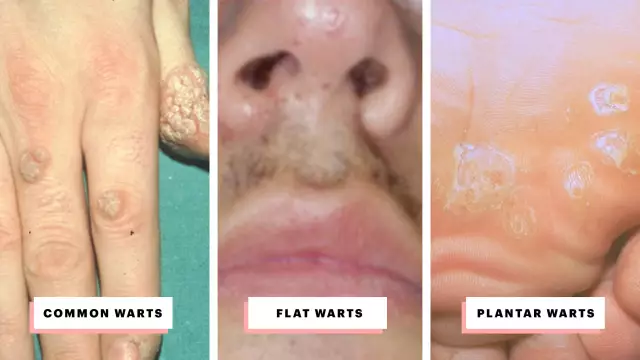
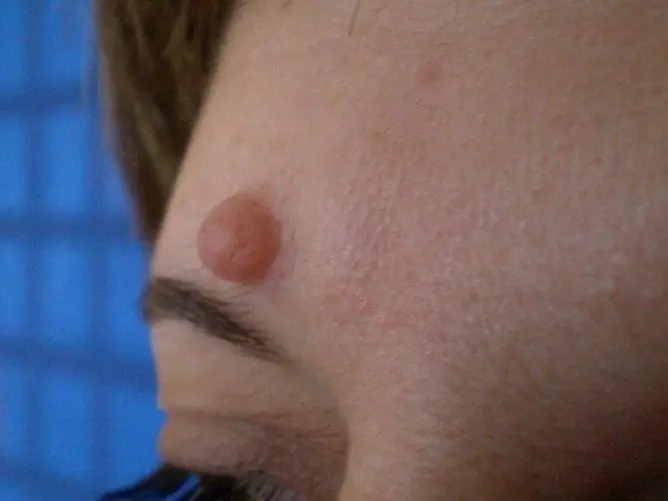
Les verrues génitales sont des néoplasmes qui peuvent survenir lorsqu'elles sont infectées par le virus du papillome humain chez les hommes et les femmes de divers groupes d'âge.
Le plus souvent, la pathologie est enregistrée chez les patients de moins de 30 ans, le développement de papillomes génitaux chez les enfants est possible. Des études ont montré qu'environ 85% des patients atteints de verrues génitales et anales développent également des néoplasmes sur le col ou le vagin.
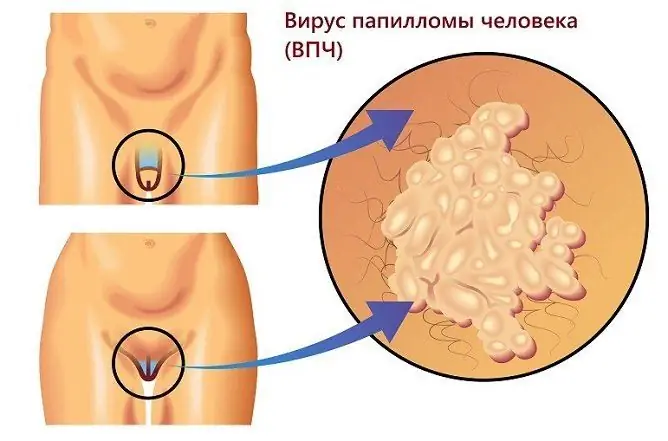
Les verrues anogénitales, ou condylomes, sont causées par le papillomavirus humain
Dans certains cas, les néoplasmes peuvent régresser spontanément, bien que leur transformation maligne soit également possible.
Si des néoplasmes se trouvent dans la région anogénitale, vous devez consulter un gynécologue ou un dermatovénérologue. Le choix du schéma thérapeutique est effectué en tenant compte de la localisation de l'éducation, de la présence de pathologies concomitantes, de l'état de santé général et des souhaits du patient.
Les raisons
L'infection par le papillomavirus humain fait référence aux maladies qui peuvent être transmises sexuellement. A ce jour, le rôle du papillomavirus humain (HPV) dans le développement de certains types de cancer (cancer du col de l'utérus, du pénis, du vagin, de l'anus, etc.) a déjà été prouvé.
Le papillomavirus a une épithéliotropie et est détecté sur la peau, la conjonctive, les muqueuses de la cavité buccale, l'œsophage, les bronches, le rectum et les organes du système reproducteur. L'infection par une souche de papillomavirus qui provoque des formations anogénitales est facilitée par des changements fréquents de partenaires sexuels, un début précoce de l'activité sexuelle et le refus d'utiliser des méthodes de contraception barrières.
L'infection est possible par contact sexuel et familial, ainsi que lors de manipulations médicales (des cas d'infection du personnel médical de patients infectés sont connus), le passage d'un enfant dans le canal génital d'une mère infectée. De plus, une infection transplacentaire du fœtus est possible en présence d'une infection virale chez une femme enceinte.
Les facteurs de risque comprennent:
- mauvaises habitudes;
- maladies infectieuses fréquentes;
- hypothermie du corps;
- changements des niveaux hormonaux;
- utilisation de contraceptifs intra-utérins;
- l'utilisation de médicaments immunosuppresseurs;
- processus inflammatoires dans le corps.
Les papillomes génitaux peuvent réapparaître pendant la grossesse, pendant cette période, dans le contexte de changements dans le corps de la femme, les néoplasmes peuvent se desserrer et se développer. Il y a souvent une régression indépendante des formations après l'accouchement.
L'infection au VPH est souvent associée à d'autres maladies sexuellement transmissibles.
Les symptômes des verrues anogénitales chez les femmes et les hommes
Le papillomavirus infecte les cellules épithéliales, provoquant des modifications de leur structure (néoplasie bénigne ou maligne). La période d'incubation de l'infection virale est généralement de 3 à 6 mois, mais elle peut aller jusqu'à plusieurs années. En l'absence de traitement, les néoplasmes peuvent disparaître d'eux-mêmes, rester inchangés ou progresser.
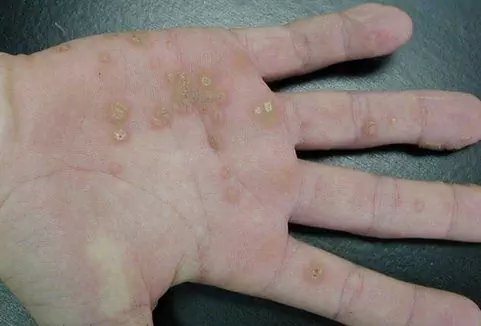
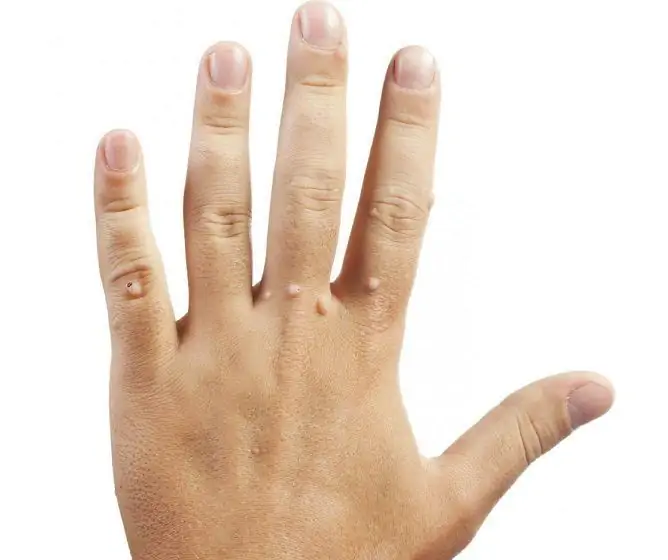
Les verrues dans la région anogénitale, comme on le voit sur la photo, sont généralement de couleur chair, brunes ou noires. Les néoplasmes plats, en règle générale, ne dérangent pas le patient; lorsqu'ils augmentent et atteignent de grandes tailles, ils provoquent une gêne. Des douleurs et des démangeaisons peuvent survenir pendant les rapports sexuels, lors de l'épilation dans les zones intimes.
Les verrues anogénitales sont situées principalement dans les endroits où les tissus sont endommagés lors d'un contact prolongé avec l'humidité:
- zone anale;
- la bouche de l'urètre;
- petites lèvres;
- vagin;
- Col de l'utérus;
- prépuce;
- la tête du pénis.
Avec une taille ou un nombre important de néoplasmes de ce type dans la bouche de l'urètre, il est possible de chevaucher la lumière de l'urètre, ce qui entraîne un retard et / ou une miction douloureuse. Si cette croissance se produit dans la région anale, les patients peuvent ressentir une gêne lors des selles.
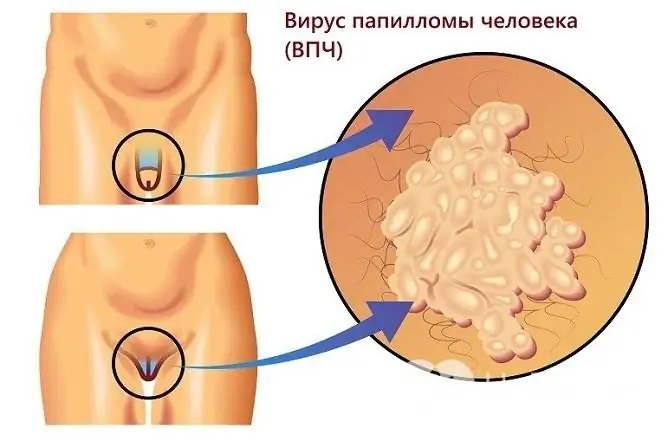
Verrues génitales
Les verrues génitales sont des néoplasmes à tige fine ou à base large, qui peuvent avoir l'apparence d'un seul nodule ou de multiples excroissances ressemblant à un crête de coq. Leur apparition est possible à la fois sur la peau et sur les muqueuses.
Condylomes Buschke - Levenshtein
Avec le développement du condylome Buschke-Levenshtein, le patient développe plusieurs formations, qui fusionnent ensuite les unes avec les autres. Le néoplasme a une base large, les excroissances sont séparées par des sillons, avec le temps elles deviennent rugueuses au toucher, couvertes d'écailles. Dans les sillons, des contenus transparents s'accumulent généralement, qui dégagent une odeur désagréable. L'éducation est sujette à la malignité.
Complications possibles
Les complications de la pathologie peuvent être:
- saignement d'un néoplasme (se développe généralement avec des dommages mécaniques aux excroissances, y compris lors du rasage, pendant les rapports sexuels);
- l'ajout d'une infection bactérienne avec le développement d'un processus purulent;
- papillomatose (papillomes multiples);
- transformation maligne.
Il existe des types de papillomavirus à oncogénicité élevée et faible. Les souches courantes provoquent le développement de verrues, de papillomes. Des souches hautement oncogènes sont détectées dans 50 à 80% des cas de dysplasie modérée et sévère, qui sont des conditions précancéreuses, ainsi que dans 90% des cas de cancer invasif.
Avec une tumeur maligne, le néoplasme montre une croissance, des ulcères, des saignements.
Diagnostique
Les principales méthodes de diagnostic comprennent un examen objectif, un examen cytologique des frottis et des biopsies. Un test sanguin et urinaire général peut être nécessaire. Avec les formes de pathologie asymptomatiques et à faible symptôme, ils ont recours à la méthode de réaction en chaîne par polymérase.
Le diagnostic des néoplasmes avec croissance endophyte est souvent un problème, car il n'y a pas de lésions épithéliales prononcées.
Diagnostic différentiel
Le diagnostic différentiel des verrues génitales est effectué avec l'herpès génital, le molluscum contagiosum, les grains de beauté. Avec l'herpès génital, un groupe de petites vésicules, remplies de contenu transparent, apparaît sur la peau. Contrairement aux verrues, l'herpès présente généralement des manifestations cliniques plus prononcées (douleur, sensation de brûlure, démangeaisons dans l'aine, érosion au site des vésicules ouvertes, augmentation de la température corporelle à 38 ° C, augmentation des ganglions lymphatiques inguinaux).
Molluscum contagiosum ressemble visuellement à un bouton ordinaire qui peut apparaître sur n'importe quelle partie du corps, y compris dans la région anogénitale. La surface du néoplasme a une teinte nacrée, l'éducation a une impression ombilicale au centre. Lorsqu'il est pressé, un contenu pâteux en est libéré.
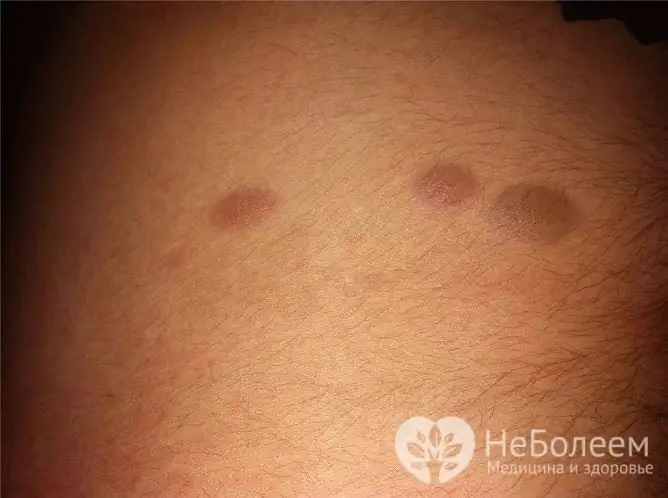
Les condylomes sombres ressemblent parfois à des grains de beauté
Les grains de beauté peuvent être localisés dans le périnée chez les femmes et les hommes. Ils ne dépassent généralement pas le niveau de la peau, sont petits et de couleur foncée. Si une taupe dépasse le niveau de la peau, elle peut être confondue avec une verrue.
Que faire
La principale méthode de traitement est l'élimination des néoplasmes. Le traitement général consiste à renforcer le système immunitaire pour éviter les récidives. Pour cela, des antiviraux, des médicaments immunomodulateurs, des complexes de vitamines et de minéraux peuvent être prescrits.
Méthodes pour éliminer les verrues génitales
| Méthode | La description |
| Cryodestruction | À l'aide d'azote liquide, les petits néoplasmes sont généralement éliminés dans le vagin, sur la tête du pénis |
| Méthode électrochirurgicale | Cette méthode peut être utilisée pour éliminer de grandes formations. |
| Suppression laser | Il peut être utilisé dans des endroits difficiles d'accès. |
| Excision chirurgicale | Il est rarement utilisé, uniquement dans les cas où d'autres méthodes ne conviennent pas pour une raison ou une autre. |
Pendant la grossesse, le traitement est recommandé dans les premiers stades, en utilisant uniquement des méthodes destructrices physiques (par exemple, cryodestruction, laser au dioxyde de carbone. Les médicaments antiviraux généraux ne sont pas utilisés dans ce cas.
La prévention
À des fins de prévention, il est recommandé:
- traitement rapide des infections sexuellement transmissibles;
- l'utilisation de méthodes de contraception barrières (en particulier lors du changement de partenaire sexuel);
- éviter les rapports sexuels promiscus;
- immunité accrue;
- porter des sous-vêtements en matières naturelles;
- refus d'utiliser les articles d'hygiène d'autrui;
- respect des règles d'hygiène personnelle.
Des rechutes surviennent chez environ 25% des patients dans les 3 mois suivant le traitement. Habituellement, la récidive n'est pas associée à une réinfection d'un partenaire sexuel, mais à une réactivation de l'infection.
Vidéo
Nous proposons de visionner une vidéo sur le sujet de l'article.

Anna Aksenova Journaliste médicale À propos de l'auteur
Éducation: 2004-2007 "First Kiev Medical College" spécialité "Diagnostic de laboratoire".
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et appuyez sur Ctrl + Entrée.